突發性眼前一黑失去知覺,但仍有呼吸心跳,並於數十秒至幾分鐘內自動恢復意識清醒過來,這突然暈倒(昏倒)的情況,醫學上稱為昏厥。香港港安醫院-荃灣 急症科顧問醫生張喜樂解釋,昏厥主要源於血壓急降、或心律突然大幅減慢,又或身體其他部份的血量驟變,繼而一下子無法如常「泵」出足夠血量來輸送氧氣和養分給腦部所致。臨床上,昏厥是急症室經常接觸到的病例之一,惟大多市民仍對之滿腦問號,在此集合突然暈倒的常見疑問,請張醫生為大家解答。 1. 真的可以一棍或一拳打暈人嗎?電視或電影裡經常看到這些情節呢! 張醫生:電視劇內被人一棍或一拳打暈的情節,是由於頭部遭猛力撞擊時,會令腦部在頭骨內搖晃碰撞,當影響到負責掌控意識的腦幹,就會暈倒。 2. 聽說經常暈倒的人,外遊時要避免浸溫泉? 張醫生:患迷走神經昏厥(又稱為血管迷走神經性昏厥)的人士,日常要注意避免讓自己出現體溫升高的狀態,又或處於焗熱環境包括外遊時浸溫泉、焗桑拿或汗蒸幕。 迷走神經是第十對的腦神經,縱貫心臟、呼吸系統、消化系統、血管、肌肉等多個重要器官,並負責監控血管收縮舒張和心跳快慢。患迷走神經昏厥者,任何令迷走神經受過度刺激而變得非常活躍的情況,均可致其血管異常舒張,血壓因此而過低,心跳率也驟跌,於是腦部血流急降至幾近「斷供」,最終造成迷走神經昏厥。日常例子包括「焗到暈倒」、「痛到暈低」、「嚇到暈咗」;另情緒太激動、過累,又或過度用力大便、咳嗽、嘔吐,甚至於罕有情況下兒童在嚥咽時或男性長者清晨起床小便,也可觸發他們出現迷走神經昏厥。 3. 食多些鹽可防暈倒? 張醫生:主要是針對姿勢性低血壓導致昏厥的人士。如他們本身沒有心臟問題,腎功能正常,可按醫生或營養師指示,在膳食中適量地增加水份及鹽份攝取,同時按需要及復健師指示穿壓力襪、做下肢鍛鍊操,務求改善低血壓。不過,當相關昏厥情況是由疾病或感染而引發,就要接受相關藥物或甚至手術治療。 4. 坐下垂頭或站立交叉腳可有助防止暈低? 張醫生:這兩種動作其實跟防暈倒自救方法有關,詳情如下: 一、坐在椅上,身體向前彎曲,頭垂在兩膝之間,用雙掌及前臂承托頭部10至15分鐘。如有陪伴者,可請其在旁應待預防你跌倒; 二、 如沒有座位只能站立,也可兩臂拉緊用力,雙手緊握拳頭,腳交叉站立同時夾緊大腿,配合咬緊牙關動作,效果更佳。 5. 塗藥油或按人中以叫醒暈倒的人可有風險? 張醫生:不建議為暈倒人士塗藥油,一來作用不大,二來以免過份刺激或引發致敏風險;另也不建議為暈倒人士胡亂強烈按壓人中位置,萬一事主是因癲癇抽搐而致昏倒,這動作有可能使其腦神經受到傷害令病情加重。 6. 為什麼不能給暈倒人士喝水? 張醫生:在暈倒人士未恢復意識之前,不應強灌水及其他飲料,以免因「落錯格」(即是水或飲料誤入氣管)而併發吸入性肺炎。 7. 只有過一次的暈倒,仍要看醫生嗎? 張醫生:求醫是為了找出昏厥背後的成因,以制定適切治療,因為昏厥也可能是潛藏健康問題或不良反應的先兆。是以就診時,醫生會檢查當事人有否因昏厥而受傷,並問診個人及家庭病史、失去知覺前的可有症狀,以及清醒後可有不適或異樣,亦要做心電圖、驗血等詳細檢查以排除中風、心肌梗塞、嚴重心室性心律不整、腦癇等危險誘因。此外也會利用斜牀診斷,以助辨別出是否患迷走神經昏厥。 當就診後得到適切治療,就可有效減低患者日後進行高空工作、煮食、駕駛、過馬路等情況時再次暈倒而造成傷亡的風險,以及可改善長者因昏厥而跌倒致骨折,繼而有可能傷殘或提早死亡的情況。 最後,張喜樂醫生溫馨提示孕婦、糖尿病患者、有心血管問題或其他長期病患者、直系親屬有猝死病史的人士,即使首次昏厥後沒有不適,也應盡快看醫生。若曾有多次或頻密昏厥、昏厥時間比一般長、昏厥是在運動進行中發生、清醒後有視力模糊或言語不清等症狀的人士,更要立即求醫。
足踝關節(又稱踝關節)是下肢最末端的關節,是由腳背對上的距骨及兩條小腿骨(脛骨)和外側的腓骨所組成,每天承受著全身重量以及維持下肢的穩定性及靈活跑跳。當因嚴重創傷或患類風濕性關節炎而演變成嚴重到末期的足踝關節退化,導致足踝關節痛楚難耐並重度干擾工作及生活,適切的手術治療方案會是必然的選擇。香港港安醫院-荃灣 骨科顧問醫生陳子釗指出,針對末期足踝關節退化患者的兩種手術選擇,分別是「關節融合手術」及「關節置換手術」。 關節融合手術沿用多年,是足部常見的手術之一,亦有效用於足踝關節,即是足踝關節融合手術。陳子釗解釋此手術主要是將磨蝕了的軟骨徹底清除,然後用鋼釘將脛骨及距骨的關節堅固地融合在良好位置以緩解足踝關節疼痛。即使融合了多個相關關節,術後大致上沒有影響走路,因為還有距舟關節協助足踝郁動,故通常仍可做到一定程度的屈曲和伸展動作。不過手術或會增加日後鄰近關節快速損耗的風險。 只要患者的足踝關節沒有嚴重的內翻,外翻或其他骨骼缺損的情況,都可利用微創內視鏡進行足踝關節融合手術。不過,若患者足踝內翻或其他變形情況嚴重,就需用回傳統的開放式手術,在進行融合時一拼矯正足踝的不良角度,以防止引起膝關節或足部關節過早退化。 足踝關節融合手術相對適合過重、年輕,工作或生活上需要體力勞動的患者。但如果患者體重適中,術後日常無需做操重工夫,又或本身患上類風濕性關節炎,並恐防接受融合手術後會加劇周邊關節退化,則接受人工足踝關節置換手術一般相對較合適。 至於人工足踝關節置換手術,就是如換膝關節般把已勞損的關節骨骼移除後換上人工關節,好處是可以保留原本關節的活動能力,以防止相關的關節在活動時會相互摩擦而造成痛楚。 陳醫生表示,人工足踝關節置換手術近20年才陸續開始普及化,主力醫治嚴重的退化性足踝關節炎,經不斷改良,現發展至第4代,在世界各地已有不少成功個案。雖然仍未及人工膝蓋及髖關節般耐用多年,但該手術能夠幫助有需要的患者解決長期因足踝關節腫痛而嚴重影響生活、社交甚至引發情緒低落,術後他們在一段時間內能重拾足踝關節靈活無痛的方便和生活樂趣。 此外,有一點令患者加添希望的是,由於足踝關節周遭的肌腱韌帶構造相對不複雜,因此即使做過融合手術,該足踝關節亦可按需要日後再接受關節置換。
「心絞痛」(Angina )一詞或許大家都曾聽聞,但未必了解是什麼。即使親身經歷過心絞痛的病人,所形容的也不盡相同。醫學上來說,心絞痛是形容心肌梗塞引起的痛楚,指的是心臟病發。但在大眾口中,心絞痛或心口痛泛指心口附近位置的不適,很多時候不一定是心臟病發。想了解心絞痛的話就先得明白以下幾點: 1. 心絞痛不一定會「痛」 一般形容的也不會像受到撞擊、刀割、刺痛等那麼清晰,而是較像有東西壓著胸口、「翳住」、「頂吓頂吓」之類,甚至很多病人表示沒有疼痛感覺。所以,心絞痛只是一個形容詞,用來形容一個症狀,而它背後隱藏著的也不一定是心臟問題。 2. 心絞痛可能是心臟以外問題引致 除了心臟問題如冠心病、心瓣毛病等,心絞痛起因也有機會是其他部位問題導致的。例如腸胃、肺部、胰臟甚至肋骨附近的肌肉問題神經問題,也有機會在胸口附近造成類似的感覺,患者未必可清楚分辨。 3. 不要忽視輕微的心絞痛 輕微的心絞痛,間中「頂吓頂吓」,也有機會是心臟血管問題引起的,甚至血管有機會已嚴重收窄,只不過未遇到一些會把它「引爆」的刺激,所以才沒有出現劇痛症狀。 4. 心絞痛強弱與嚴重程度未必是正比 心臟問題導致的心絞痛,病人主觀感覺亦未必有疼痛,感覺的強烈程度也未必直接和病情相關,但要注意,若心絞痛痛得非常劇烈,通常反映問題嚴重,最大的風險是主動脈撕裂或心臟血管栓塞,必須緊急做手術令血流回復暢通。 5. 運動時出現心絞痛可能是冠心病症狀 冠心病在初起階段,心臟血管收窄未太嚴重,有機會於運動時,心臟供血的壓力增加才出現心絞痛;當收窄情況愈來愈嚴重,則有機會靜止不動亦會出現心絞痛。因此,若和往常做一樣的運動時忽然感到胸口不適,有機會是屬於由冠心病引起的心絞痛,應盡快諮詢醫生。 由於有不同的可能性,當出現疑似心絞痛,建議病人首先無需太緊張,最重要是找出背後隱藏著的問題。如果本身有冠心病的風險因素如年長、三高、肥胖、吸煙、飲酒等,都不建議拖延,最好盡快諮詢醫生接受檢查,分辨心絞痛背後隱藏的原因,然後作適當處理。 若是由冠心病引起的心絞痛,現時有多種處理方法。倘若血管未至於嚴重收窄、病人也沒有嚴重症狀,可先嘗試以藥物紓緩,包括降膽固醇藥、抗血小板藥,以及針對心絞痛症狀的藥物。假如用藥後情況沒有改善,一般來說就需要考慮以手術令血流復通,現時常用的手術是通波仔後放置藥性支架,之後按時服藥。亦有部分個案血管嚴重收窄或通波仔後效果不理想,便要考慮開刀進行搭橋手術。每個病人的情況都不一樣,病人應向醫生詳細了解再作出決定。
為人父母都想孩子有個完美快樂的童年,不應該被欺負被侮辱;相對地,亦會十分著重孩子的德育,希望孩子懂得保護自己,尊重別人,在這大前題下經常請纓幫忙。可是大人往往不明白小朋友有屬於他們自己的社交方式,沒好好理解整件事就胡亂為孩子「出頭」,結果令到孩子和家長帶來不必要的尷尬,當然亦影響親子關係。 孩子被人打到流血 「有天兒子回家,我發現了他的校服有血跡……」作為媽媽當然大為吃驚,理性叫我先冷靜,溫和地問孩子是不是和同學打架,還是被人欺負?兒子可能感受到我情緒緊張,簡單的說:「是XXX打我令到我流血的……」 常見是家長會馬上去找XXX的家長問過究竟的想法;但我認理性分析很重要,因為聽了這位同學名字,我了解他倆是很要好的朋友,常理來看不會隨便大打出手的。所以我沒有立即致電XXX家長,反而鼓勵兒子細心想想是否說了一些話或行為觸怒了好朋友,兒子卻滿心不在意,隨口說「真的沒有」,就回房睡覺了。這夜,我有半夜走到孩子房,孩子情緒沒異樣,還是呼呼大睡,反而為人母親的我反而感到擔心而情緒緊張睡不穩。 幸好沒有強出頭 「流血事件」後過了很多天,兒子生活如常,一家人自然對這件事亦不了了之。前幾天我平時一樣送兒子上學,在學校附近兒子見到XXX已在學校門口附近,孩子十分興奮,急不及待要下車找對方,我才想起他們不是上星期打交嗎?但眼前的畫面是孩子下車後奔跑到XXX的身邊,有傾有講很開心的入學校,老友鬼鬼。 這時我心裡大呼感恩,幸好我沒有因為「流血事件」找XXX的家長問過究竟,亦沒有強迫兒子將整件事來龍去脈說一遍,然後跟老師嚴肅討論一番,否則將會引發尷尬場面,亦令已屆少年的兒子覺得媽媽大驚小怪。 每個年代的青少年都他們的相處方式,成年人未必能完全理解,正如自己的青少年時代都會覺得父母不明白自己一樣。為人父母,見到孩子受傷緊張點在所難免,但事件未必如我們想像般的,例如兩個男生只是玩的時候推推碰碰弄至流血,孩子又不願花時間向父母清晰複述事件經過。 所以,如感覺到問題不嚴重不危害健康的話,最好是靜觀其變,留意孩子的情緒反應,如和平常分別不大的話,尊重孩子們自己的相處模式,讓他們可以在學校這個社會小縮影中學習人際關係,成長路上更有自信。
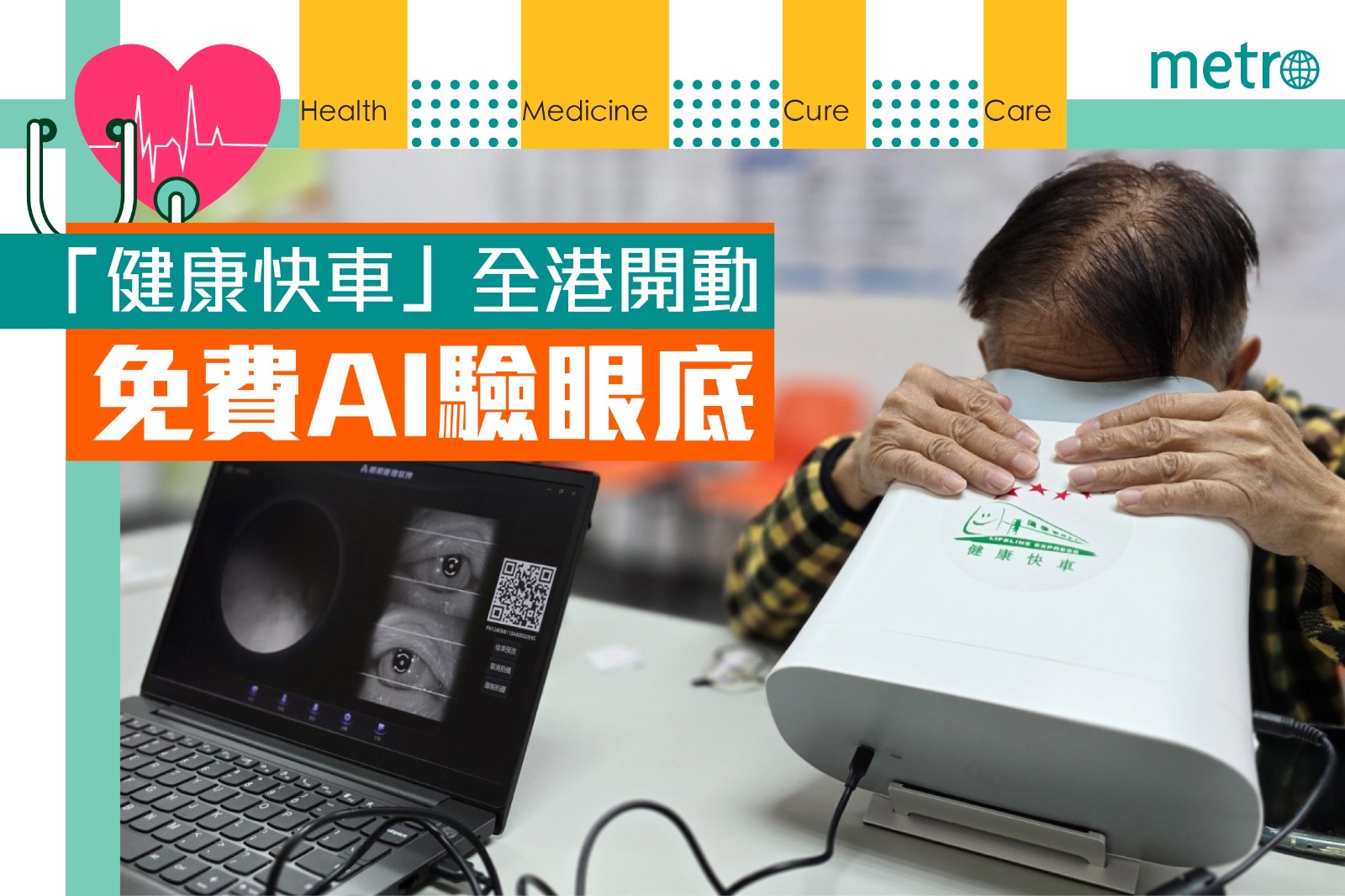
「健康快車香港基金」是香港註冊的慈善機構,主要為「健康快車」在內地的扶貧治盲工作籌募經費。現在,該機構更在港推出覆蓋全港十八區的免費AI(人工智能)眼底病變篩查,由今日(11月16日)開始(詳見附表)。 衞生署署長林文健醫生在活動啟動禮上表示:「隨著老齡化、慢性疾病增加,例如65-84歲人口有多達20%患有糖尿病;以及都市人生活方式的變化,每日『機不離手』,眼疾的風險逐漸上升。要保持眼部健康,市民應從健康生活著手。」 健康快車香港基金主席譚耀宗先生指出:「隨著醫療科技的進步,如今眼底照 片可通過人工智能分析,十分鐘內生成初步眼底病變檢查報告,給市民作為眼健康管理的參考。 因此,我們正全面在內地及香港展開免費眼底病變篩查服務。」 「健康快車」於今年7月至11月初已率先在多個社區開展先導篩查,迄今已拍攝720張眼底照片,當中564張為成功分析圖像,「健康快車」創會主席方黃吉雯女士透露:「在該五百多位能成功分析眼底圖像的市民當中,我們發現有5位已出現眼底病變,需要即時開始治療;50多位有潛在青光眼,也需要開始治療;另20位發現有潛在黃斑病變。由此可知眼底篩查有很大作用。」 正式展開全港篩查後,會有兩部「全自動便攜式免散瞳眼底相機」為市民免費拍攝眼底照片,並提供眼底健康評估。方黃吉雯表示這兩部眼底相機的軟件均有專利,每次使用都需要付費,「但可以幫助市民不致變盲,不論多少錢都值得。」 而香港大學眼科學系臨床副教授施愷迪醫生表示:「《健康快車免費眼底病變篩查》服務利用人工智能技術生成的眼底檢查報告,可協助醫生更準確地分析和判斷眼疾,並在有需要時作出適當轉介。」 他補充表示,過往由於檢查眼底需先滴眼藥水放大瞳孔,而報告往往要等一、兩星期,大部分市民主動檢查眼底的動力不大。但「健康快車」這次所用的AI儀器,不需放大瞳孔,且十分鐘內即可有初步報告,有助提升大眾對眼疾的警覺性,做到早發現、早治療。 BOX: 《健康快車免費眼底病變篩查》服務場次表(至2024年底) 場次 日期 地區 1. 11月16日 黃大仙 2. 11月17日 沙田 3. 11月22日 深水埗 4. 11月23日
腎癌作為一種致命的泌尿系統疾病,在過去十年中發病率明顯上升。由於腎臟位於人體深處並被脂肪包圍,腎癌在早期幾乎沒有明顯症狀,難以被察覺,因此通常在發現時可能已是晚期。這令人畏懼的腎癌究竟是甚麼?本文將深入剖析香港十大癌症之一——腎癌。 早期腎癌幾乎沒有任何症狀,多數個案都是身體檢查或掃描檢查中被發現。而腎癌發展至晚期階段或開始擴散時,就會開始出現典型的症狀,包括血尿、腰部疼痛、貧血、體重減輕、發熱和疲勞等等。因此,如身體出現上述警示,絕不可輕視。 腎癌的診斷通常需要綜合多種檢查方法。體液檢查屬於其中一種初步檢查,尿液分析可以檢測血尿或其他異常,提供腎癌的初步線索。而血液檢查則可以提供一些指標,幫助醫生評估腎癌的存在和進展程度。其後醫生會利用醫學影像檢查作進一步診斷,包括CT掃描和MRI,可以幫助醫生評估腫瘤的大小、位置及擴散程度。而超聲波檢查可用於檢查腎臟的結構,並幫助識別腫塊。除此之外,醫生可能會進行腫瘤的組織活檢,以確定腫瘤的性質。 治療腎癌的方式取決於腫瘤的大小、位置、分期以及患者的整體健康狀況。對於早期腎癌,手術切除是最常見的治療方法。根據腫瘤的大小和位置,可能進行腎臟部分切除或全腎切除。在腎癌早期(腫瘤小於七厘米)的手術中,局部腎臟切除可以保留部分的腎臟組織,以減低另一個腎的負擔,因此,多數建議腎癌的早期患者進行局部腎臟切除手術。 而對於第二期至第三期的腎癌患者,則可考慮微創或剖腹全腎臟切除以達致根治目標。如果腎癌已經出現擴散至身體其他器官,根據現時研究顯示,混合的免疫治療或配合標靶藥的免疫治療方法,能有效延長病人存活率。 腎癌的確切病因尚未完全清楚,但研究顯示有多種因素可能與其發展有關,包括年齡增長、吸煙、遺傳、高血壓、肥胖,以及慢性腎衰竭和長期洗腎等,並在男性中更為常見。新症大多發生在40歲以上的人群中,而患腎癌的風險於65至75歲達至高峰。此外,吸煙被認為是腎癌的重要危險因素,吸煙者的腎癌風險比非吸煙者高出約50%。如果家族中有腎癌患者,其他家庭成員的風險也會顯著增加。另外,高血壓和肥胖與腎癌之間的關聯也受到廣泛關注,因為持續的高血壓可能會導致腎臟組織受損和纖維化,進而促進腫瘤的形成。除此之外,慢性腎衰竭患者的免疫系統可能受到抑制,使身體對腫瘤細胞的監測和清除能力下降,從而增加罹患腎癌的風險。 了解腎癌的風險因素和症狀,並定期進行身體檢查,有助早期診斷和治療腎癌。隨著醫學技術的發展,腎癌的治療選擇不斷增加,為患者帶來了更多的希望和治療方案。對於有腎癌風險的人士,應積極與醫療專業人員合作,制定合適的預防和治療計劃。如果對腎癌有任何疑問,建議諮詢專業醫生以獲取專業協助。